1. Hội chứng Horner là gì?
Hội chứng Horner là sự kết hợp của các dấu hiệu và triệu chứng gây ra bởi sự gián đoạn trên đường đi của các dây thần kinh từ não đến mặt và mắt ở một bên của cơ thể.
Hội chứng này còn được gọi với cái tên khác là hội chứng Claude - Bernard hay liệt giao cảm mắt. Do hội chứng thường dẫn đến liệt giao cảm ở mắt gây giảm kích thước đồng tử, sụp mí và giảm tiết mồ hôi ở bên bị ảnh hưởng trên khuôn mặt của người bệnh.
Các nhà khoa học nhận định, hội chứng Horner không phải là bệnh mà là tập hợp các triệu chứng của nhiều bệnh lý khác nhau, chẳng hạn như: đột quỵ, khối u hoặc có chấn thương cột sống. Chính vì thế, khi có những dấu hiệu nghi ngờ do hội chứng Horner gây ra, người bệnh cần đến các cơ sở y tế được bác sĩ kiểm tra chẩn đoán, từ đó đưa ra phương pháp điều trị phù hợp.
2. Triệu chứng nhận biết hội chứng Horner
Triệu chứng của hội chứng Horner thường xảy ra ở một bên của khuôn mặt. Các dấu hiệu thường gặp bao gồm:
- Một bên đồng tử co nhỏ liên tục.
- Phần mí mắt trên bị sụp xuống.
- Kích cỡ đồng tử của hai mắt không đều nhau.
- Ít hay trì hoãn mở của đồng tử bên bị ảnh hưởng trong ánh sáng mờ.
- Mí mắt dưới nâng lên một chút (gọi là sụp mí ngược).
- Mồ hôi ít hoặc không có mồ hôi ở cả bên mặt hoặc một vùng da bị ảnh hưởng.
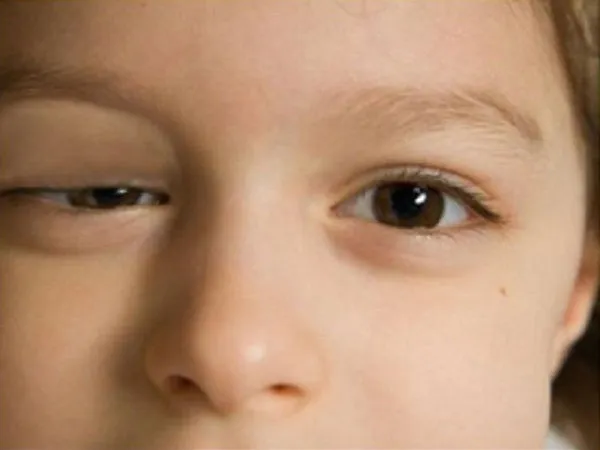
Các triệu chứng của hội chứng Horner thường liên quan đến mắt (Nguồn: Internet)
Đối với trẻ em mắc hội chứng Horner, ngoài các dấu hiệu trên trẻ còn có các triệu chứng sau đây:
- Màu mống mắt bên phần mặt bị ảnh hưởng sáng hơn ở những trẻ dưới 1 tuổi.
- Bên phần mặt bị hội chứng Horner thường không hoặc ít bị đỏ hơn bên còn lại khi ở bị nóng, cố gắng sức hoặc phản ứng cảm xúc.
3. Nguyên nhân gây ra hội chứng Horner
Hội chứng Horner xảy ra do tổn thương con đường nào đó trong hệ thống thần kinh giao cảm. Hệ thống thần kinh giao cảm có vai trò điều hòa nhịp tim, kích thước con người, mồ hôi, huyết áp và các chức năng khác giúp cơ thể phản ứng nhanh với những thay đổi của môi trường xung quanh.
Con đường thần kinh bị ảnh hưởng trong hội chứng Horner được chia thành 3 loại theo từng loại tế bào thần kinh như sau:
3.1 Tế bào thần kinh bậc nhất
Tế bào thần kinh bậc nhất là các tế bào thần kinh trên đoạn từ vùng dưới đồi ở đáy não, đi qua cuống não và kéo dài đến phần trên của tủy sống. Các bệnh lý trong khu vực này có thể phá vỡ chức năng thần kinh và gây ra hội chứng Horner bao gồm:
- Đột quỵ
- Các khối u trong não
- Các bệnh gây ra mất vỏ bọc của tế bào thần kinh (myelin)
- Các chấn thương vùng cổ
- Các u nang hoặc khoang cột sống (bệnh rỗng tủy sống)
3.2 Tế bào thần kinh bậc hai
Tế bào thần kinh bậc hai là các tế bào thần kinh từ đoạn cột sống, qua phần trên của ngực và đi vào bên trong cổ. Các nguyên nhân có thể gây tổn thương thần kinh ở khu vực này có thể là do:
- Ung thư phổi
- Khối u vỏ myelin (Schwannoma)
- Tổn thương các mạch máu lớn dẫn máu từ tim (động mạch chủ)
- Các phẫu thuật khoang ngực
3.3 Tế bào thần kinh bậc ba
Các tế bào thần kinh này kéo dài dọc bên cạnh cổ và dẫn đến da mặt và các cơ của mống mắt và mí mắt. Các tổn thương thần kinh trong khu vực này có thể được gây ra bởi:
- Tổn thương động mạch cảnh dọc theo bên cổ
- Đau nửa đầu
- Tổn thương tĩnh mạch ở cổ
- Nhiễm trùng hoặc khối u vùng đáy sọ
3.4 Các nguyên nhân ở trẻ em
Trẻ em cũng có thể mắc phải hội chứng Horner. Các nguyên nhân phổ biến thường gặp ở trẻ em là:
- Tổn thương cổ hoặc vai lúc sinh ra đời.
- Khiếm khuyết động mạch chủ vào thời điểm sinh (khi vòng tuần hoàn của trẻ trở nên khép kín.
- Các khối u tuyến nội tiết và hệ thống thần kinh (nguyên bào thần kinh).
3.5 Các nguyên nhân chưa được biết đến
Trong một số ít các trường hợp, nguyên nhân của hội chứng Horner không thể xác định được. Những trường hợp đó được gọi là hội chứng Horner vô căn.
4. Đối tượng nào dễ có nguy cơ mắc hội chứng Horner
Hội chứng Horner là tập hợp các triệu chứng của nhiều bệnh lý khác nhau (Nguồn: Internet)
Yếu tố nguy cơ của hội chứng gồm nguy cơ của tất cả các bệnh lý khác có thể gây bệnh, bao gồm:
- Tuổi: Hội chứng Horner có thể xuất hiện ở bất kỳ độ tuổi nào, tuy nhiên, thường sẽ gặp nhiều hơn ở người cao tuổi do nguy cơ đột quỵ tăng lên.
- Các khối u hoặc ung thư vùng đầu mặt: Những người có khối u hoặc ung thư vùng đầu, mặt sẽ có nguy cơ cao hơn do thường gây tổn thương đến các tế bào thần kinh.
- Chấn thương vùng đầu mặt hoặc tại các mạch máu lớn: Các trường hợp có các tiền sử chấn thương và tổn thương đều có nguy cơ mắc hội chứng Horner cao hơn.
- Hút thuốc lá: Tăng nguy cơ các bệnh về mạch máu và nguy cơ ung thư phổi, từ đó dẫn đến hội chứng Horner.
5. Chẩn đoán và điều trị hội chứng Horner như thế nào?
Hội chứng Horner có thể được chẩn đoán dựa trên các tiền sử bệnh và biểu hiện lâm sàng. Bác sĩ có thể thử nghiệm phản xạ đồng tử trong các trường hợp nghi ngờ bị hội chứng Horner bằng cách dùng thuốc co đồng tử, sau đó so sánh phản ứng của hai mắt.
Ngoài thăm khám lâm sàng, một số trường hợp cần phải tiến hành các xét nghiệm để đánh giá bản chất của triệu chứng và xác định nguyên nhân có thể. Những xét nghiệm giúp chẩn đoán hội chứng Horner là:
- Chụp cộng hưởng từ (MRI) .
- Siêu âm động mạch cảnh.
- Chụp X-Quang ngực.
- Chụp cắt lớp vi tính (CT).
- Chụp X-Quang thường quy.
- Xét nghiệm máu và nước tiểu để tìm các chất chỉ điểm ung thư.
Các bác sĩ cho biết, không có phương pháp điều trị cụ thể cho hội chứng Horner. Thông thường hội chứng này sẽ biến mất khi các bệnh lý tiên phát được điều trị hiệu quả. Vì thế, việc điều trị căn bệnh này sẽ tùy thuộc vào nguyên nhân gây bệnh.
Trên đây là những chia sẻ về hội chứng Horner, hy vọng với những thông trên vừa cung cấp sẽ giúp bạn hiểu hơn về hội chứng này, các dấu hiệu nhận biết để sớm kiểm tra, chẩn đoán và điều trị kịp thời.



